Услуги
История врачей
Билалова Алсу Ильфаровна, г. Казань
Специализация и опыт: врач детский хирург, детский уролог-андролог, травматолог-ортопед.
Стаж и место работы: стаж 24 года, место работы ООО «Клиника 9 месяцев».
Путь в медицине: по окончании института, получив диплом педиатра, мною был сделан выбор в пользу хирургической специальности, и в 1998 году (еще не было разделения на специальности) и по окончании интернатуры я работала детским хирургом в районной поликлинике (вела прием детей с хирургической, урологической, ортопедической патологией), уже спустя какое-то время получила сертификаты детского-уролога-андролога, травматолога-ортопеда.
По прошествии времени я стала замечать, что больных детей становится все больше и больше, а традиционные методы лечения особого эффекта не имеют, я стала задумываться о причинах этого. Я стала анализировань, искать информацию по данной проблеме и с 2013 года начала рекомендовать всем детям проверять уровень витамина Д в крови, и он у 80% детей был ниже нормы. Также я вела детей с гемангиомами и при сборе антенатального анамнеза у этих пациентов, выяснялось, что во время беременности мамы детей витамин Д практически не получали, многие находились в состоянии анемии, либо латентного дефицита железа.
Я узнала о «Медицине 5П» – персонализированная, придективная, профилактическая, пациентвовлеченная, позитивная, от создателя этой модели – д.м.н., профессора Калинченко С.Ю, прошла обучение на кафедре эндокринологии РУДН у Светланы Юрьевны, и на цикле услышала, что практически все заболевания – это проявления тех или иных дефицитных состояний (дефицит витамина D, железа, Омега-3 полиненасыщенных жирных кислот, белка и т.д.), иногда в дополнение генетическая предрасположенность к тем или иным заболеваниям, усугубляющаяся на фоне дефицитов. Поэтому рамки детской хирургии, ортопедии, урологии мне стали малы и я начала смотреть шире своих специальностей, погружаясь глубже в биохимию, обмен веществ, генетику, эндокринологию, образ жизни, ведь организм это единая самообновляющаяся система, выпадение одного звена из этой системы влечет нарушение функции, строения, качества того или иного органа или систем организма.
Истории пациентов
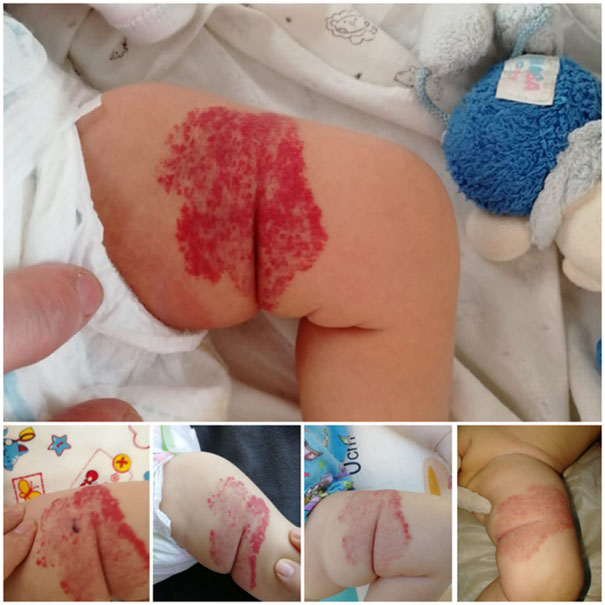
Жалобы: на образование на левом бедре красного цвета, размерами 8х6 см, с небольшими участками просветления.
Рис.1. Ребенок Д., 2 месяца. На фото представлен status localis до лечения и на фоне 4 месяцев терапии аппликациями с раствором тимолола.
История развития заболевания: образование появилось через несколько дней после рождения, увеличивалось с каждым днем в размерах и меняло интенсивность окраски от слабого до насыщенного красного цвета. Известно, что ребенок родился по шкале Апгар 7-8 баллов, с массой 3150 г, от третьей беременности протекавшей на фоне анемии, будущая мать витамин D не принимала, в анамнезе имела двое срочных родов.
Гемангиома (haemangioma: греч. haima – кровь, angeion – сосуд + -oma) у детей – доброкачественная опухоль, которая развивается из кровеносных сосудов и характеризуется чаще быстрым местно деструктирующим ростом. Гемангиома – это полиэтиологичное врожденное заболевание, при котором формируется врожденный порок развития сосудов, является маркером недифференцированной дисплазии соединительной ткани. Распространенность данной патологии у новорожденных составляет от 1:100 до 1:1200, при этом наибольший процент встречаемости приходится на недоношенных детей с массой веса до 1000 грамма – 20-22% [1,2].
Диагностический поиск. В возрасте 1 месяц осмотрен узкими специалистами, хирургом по месту жительства, сформулирован диагноз: гемангиома левого бедра, простая форма. Рекомендовано наблюдение и выжидательная тактика.
При обращении в клинику в 2 мес проведено ультразвуковое исследование внутренних органов – без патологии, эхокардиография – открытое овальное окно, выполнена электрокардиограмма (ЭКГ) – без патологии. Также проведены общий анализ мочи и крови – без отклонений от возрастной нормы.
Проводимая терапия: учитывая интенсивный и прогрессирующий рост гемангиомы, после осмотра кардиологом и отсутствии противопоказаний к местному лечению, ребенку назначены аппликации 0,5% раствора тимолола (глазные капли) по 15 минут, 3 раза в день. Рекомендовано ежемесячное ЭКГ, общий анализ крови, осмотр хирурга 1 раз в месяц, на фоне лечения препаратом, прием витамина D в дозе 1000 МЕ длительно.
Основной причиной возникновения сосудистых новообразований является нарушение в развитии сосудистой системы на стадии эмбриона под действием различных неблагоприятных факторов. Одним из важных факторов в формировании порока имеет дефицит витамина D (витамин D способствует правильному формированию сосудистой стенки, регулирует уровень и активность интегринов – белков рецепторов коллагена и других белков соединительной ткани). Интегрины участвуют в формировании и поддержании структуры тканей, моторике эндотелиальных клеток, ангиогенезе. Тканевая гипоксия ведет к повышению HIFs (Hypoxia-inducible factors) – группа транскрипционных факторов, которые реагируют на уменьшение количества кислорода в клетках или на гипоксию. Гипоксия способствует образованию кровеносных сосудов и имеет важное значение для формирования сосудистой системы у эмбрионов. Дефицит железа может также приводить к развитию гипоксических состояний и вносить вклад в возникновении гемангиом [2,3].
В динамике ребенок осматривался хирургом 1 раз в месяц на протяжении 4 месяцев, мониторировались ЭКГ, общий анализ крови, при каждом осмотре фиксировались побледнение гемангиомы и ее уменьшение в размерах. Спустя 4 месяца лечения гемангиома посветлела, препарат был отменен и назначено динамическое наблюдение. При осмотре через 6 мес и год – признаков рецидива не выявлено.
Обоснование проводимой терапии: выбор метода лечения основывался на возрасте больного, стадии, локализации и размера сосудистого поражения. А также принимались во внимание анамнестические данные, в том числе и по течению антенатального периода развития ребенка.
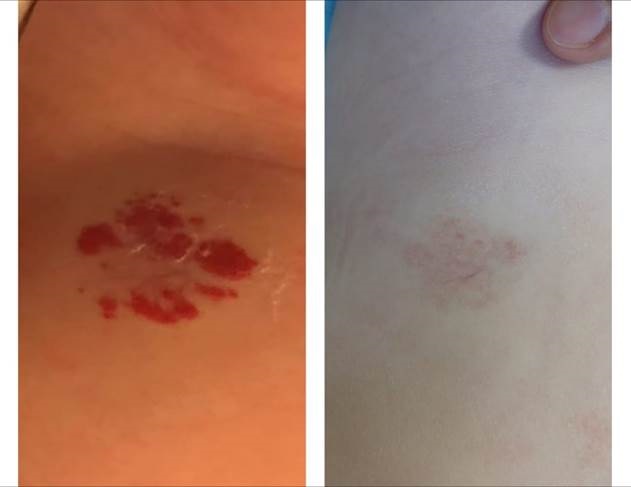
Жалобы: на образование на коже живота с небольшими участками просветления.
История развития заболевания: образование появилось через несколько дней после рождения. Известно, что ребенок родился по шкале Апгар 8-9 баллов, с массой 3650 г, от первой беременности протекавшей на фоне латентного дефицита железа, будущая мать витамин D не принимала.
Диагностический поиск. В возрасте 3 месяцев осмотрен узкими специалистами, хирургом сформулирован диагноз: гемангиома передней брюшной стенки, простая форма. Проведено УЗИ внутренних органов, эхокардиография, ЭКГ – без патологии. Также проведены общий анализ мочи и крови – без отклонений от возрастной нормы.
КЛИНИЧЕСКАЯ КАРТИКА ГЕМАНГИОМ.
Чаще опухоль обнаруживается при рождении или в раннем детстве, увеличивается по мере роста организма, и может достигать значительных размеров и захватывать большую часть тела, приводя к косметическим и функциональным дефектам. Особенностью течения гемангиом у детей раннего возраста является непредсказуемость их «поведения» и инфильтрирующий прогрессирующий рост – когда из точечной опухоли при рождении ребенка сосудистое новообразование может в течение нескольких дней и месяцев вырасти до больших размеров. По данным статистики лишь 7-8 % простых гемангиом у доношенных здоровых детей самостоятельно проходят без лечения, сложные сосудистые новообразования практически не регрессируют [3]. Осложнениями данного заболевания могут быть кровотечения (при повреждении), трудно поддающиеся терапии, изъязвления, возникновение косметических и функциональных дефектов [4].
Рис.2. Ребенок С., 3 месяца. На фото представлен status localis до лечения и на фоне 1 месяца терапии аппликациями с раствором тимолола.
Проводимая терапия: ребенку были назначены – витамин D 1000 МЕ, аппликации 0,5% раствора тимолола (глазные капли) по 15 минут, 3 раза в день. Через 10 дней на фоне лечения препаратом гемангиома посветлела, уменьшилась в размерах – тимолол был отменен, назначено динамическое наблюдение – при осмотре через 1 месяц и год – признаков рецидива не было выявлено.
МЕСТНОЕ ЛЕЧЕНИЕ ГЕМАНГИОМ БЕТА-АДРЕНОБЛОКАТОРАМИ (АППЛИКАЦИИ ПРОТИВОГЛАУКОМНЫХ КАПЕЛЬ).
Эффективность и относительная безопасность местного применения бета-блокатора при лечении гемангиом подтверждена рядом клинических исследований. Установлено, что тимолол, тимогель проникают в кожу и оказывают терапевтическое воздействие уже при концентрации 0,1%, но большинство специалистов рекомендуют аппликационное применение 0,5% тимолола [4].
Обоснование проводимой терапии: выбор метода лечения основывался на возрасте больного, стадии, локализации и размера сосудистого поражения. А также принимались во внимание анамнестические данные, в том числе и по течению антенатального периода развития ребенка.
Жалобы: обратилась с образованием в левой подмышечной области, размерами 2,5х2,0 см, с участками просветления.
Рис.3. Девочка К., 8 лет. На фото представлен status localis до лечения и на фоне 3 месяцев терапии аппликациями с раствором тимолола.
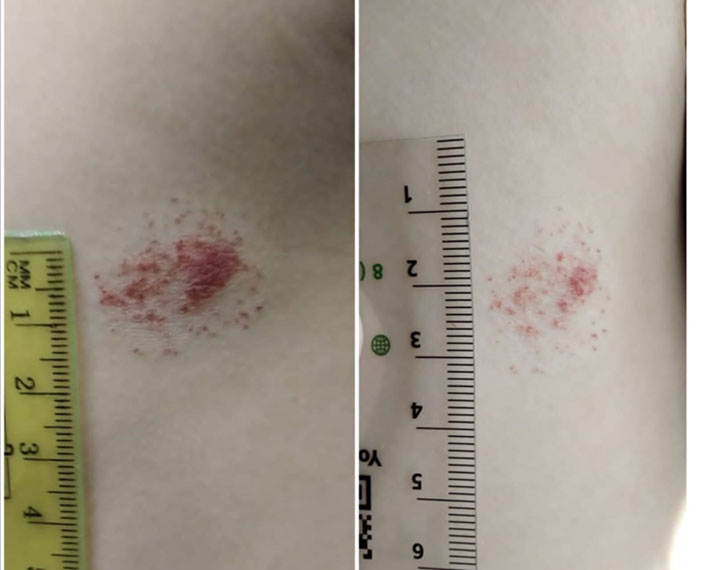
История развития заболевания: образование появилось через несколько дней после рождения, в настоящее время роста образования не наблюдается. Известно, что ребенок родился по шкале Апгар 8-9 баллов, от третьей беременности, закончившейся третьими родами путем кесарева сечения. Во время беременности будущая мать витамин D не принимала. Наследственность по недифференцированной дисплазии соединительной ткани отягощена – у матери грудопоясничный сколиоз 3 ст., миопия слабой степени, варикозное расширение вен малого таза.
Диагностический поиск был начат с выяснения анамнеза и проведении объективного осмотра, в ходе которого обнаружена простая гемангиома левой подмышечной области. Обследована: витамин 25(ОН) D – 20 нг/мл, общий анализ крови – без патологии, также выявлен латентный дефицит железа.
Проводимая терапия: ребенку были назначены аппликации 0,5% раствора тимолола (глазные капли) по 30 минут, 3 раза в день, на 3 месяца. Также назначен прием витамина D в дозе 3000 МЕ 1 раз в день, в течение 1 месяца, далее 2000 МЕ длительно, с контролем витамина Д и паратгормона через 3,6,12 месяцев. Кроме того, были назначены препараты железа, витамины группы В (В9, В13). На фоне проводимого лечения гемангиома стала бледнеть, через 2 месяца стала уменьшаться в размерах, посветлела. Контрольный осмотр через 9 месяцев – признаков рецидива нет.
В связи с тем, что гемангиомы не являются истинными опухолями и существует потенциальная вероятность самостоятельного регресса образования, подход к выбору метода лечения должен быть индивидуальным в каждом конкретном случае. Если обратиться к истории лечения гемангиом до современных методик, то можно найти следующие методы: хирургическое иссечение; криотерапия жидким азотом; введение склерозирующих веществ; лучевая, или ренгенотерапия; лазеротерапия; применение бета-адреноблокаторов перорально; фототерапия; местное лечение бета-адреноблокаторами (аппликации противоглаукомных капель) [4].
Несмотря на разные виды гемангиом, множество методов лечения, при выборе конкретной методики необходимо руководствоваться принципами безопасности, безболезненности, своевременности, соизмерять объемы и типы образований тактике лечения. Капиллярные простые, поверхностные, нераспространенные гемангиомы поддаются местной монотерапии растворами бета-адреноблокаторов (противоглаукомными глазными каплями), которые обладают антиангинальным, гипотензивным эффектами в месте аппликаций препаратов, эффект от лечения наблюдается в любом возрасте. По возможности, если позволяет вид и размер гемангиомы, начинать нужно с местного лечения бета-адреноблокаторами, и комбинировать этот метод с другими (например, лазеротерапия и др.) при более обширных и глубоких образованиях, комбинированных типах гемангиом.
Обоснование проводимой терапии: выбор метода лечения основывался на возрасте больного, стадии, локализации и размера сосудистого поражения. А также принимались во внимание анамнестические данные, в том числе и по течению антенатального периода развития ребенка.
В КОПИЛКУ КЛИНИЦИСТУ: несмотря на разные виды гемангиом, множество методов лечения, при выборе терапии необходимо руководствоваться принципами безопасности, безболезненности, своевременности, соизмерять объемы и типы образований тактике лечения. В результате комплексного подхода к терапии гемангиом в серии приведенных клинических наблюдений, удалось добиться регресса заболевания. С учетом того, что важное значение в формировании порока имеет дефицит витамина Д, железа, очень важно женщинам, планирующим беременность проводить прегравидарную подготовку, иметь достаточный запас железа в организме, поддерживать его во время беременности, корригировать уровень витамина Д, сбалансированно питаться, белковые продукты должны быть в рационе обязательно. Учитывая влияние гипоксии на интенсивный рост и развитие «неполноценных» сосудов, всем детям, рожденным от матерей, беременность которых протекала на фоне анемии, когда запасы железа не созданы, недоношенным, маловесным детям, особое внимание уделять ОАК и своевременно корректировать уровень гемоглобина и тканевых запасов железа, проводить профилактику дефицита витамина Д.